
Síndrome dos Ovários Policísticos (SOP)
A Síndrome dos Ovários Policísticos (SOP) ocorre em 6% a 10% das mulheres que estão na idade fértil (20 a 44 anos) (1). Para se ter uma ideia da importância desses dados, estima-se que no mundo existam cerca de 100 milhões de mulheres com esta doença. No Brasil, se considerarmos dados recentes, podem existir, aproximadamente três milhões de mulheres com esta síndrome.
Dentre as causas de infertilidade, as mais comuns são aquelas associadas à dificuldade de ovulação. Neste grupo, a doença mais frequente é a SOP. Desta forma, considerando que há tratamento eficiente, o diagnóstico precoce e adequado permitirá um controle mais eficiente das alterações hormonais, conseqüentemente com maior chance de sucesso na gravidez e redução do risco das complicações metabólicas causadas pelo ambiente hormonal inadequado.
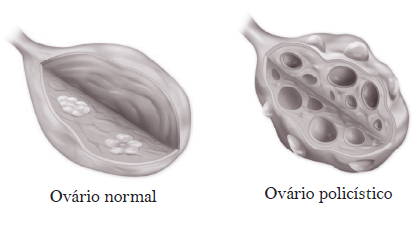
As alterações hormonais características desta síndrome causam vários sintomas. Ao invés de se formar um único folículo no ovário, que é o natural, formam-se vários folículos que ficam “acumulados”, sem liberar os óvulos; eles não se rompem. Daí o nome “ovários policísticos”, que, como veremos mais adiante, não é alteração orgânica obrigatória nesta síndrome. Existem vários hormônios que participam destas alterações, mas os principais são os androgênios (hormônios masculinos normalmente fabricados pelos ovários, em quantidades pequenas). Importante observar que, como toda doença de fundo hormonal, as conseqüências são múltiplas, já que todos os processos metabólicos do organismo humano são interligados. Assim, a SOP pode, além da infertilidade, levar a complicações futuras mais sérias, como diabetes e câncer de endométrio, com risco aumentado em pacientes obesas.
DIAGNÓSTICO
É feito através do histórico da paciente, de exame clínico e exames laboratoriais. São importantes para o diagnóstico:
Histórico e exame clínico
Menstruação irregular: é uma das principais características. As menstruações vêm esporadicamente, podendo demorar até 90 dias entre uma e outra. Muitas vezes elas só aparecem quando as pacientes recebem medicamentos para estimular. Esse sintoma é comum em grande parte das mulheres com essa síndrome.
Obesidade: pelo menos metade dessas mulheres está acima do peso, isto é, o Índice de Massa Corpórea (IMC) está entre 25 ou 30 (lembrete: IMC = Peso/Altura ao quadrado). Esse é um fator fundamental para futuras complicações desta doença. A circunferência abdominal não deve ser superior a 88 cm (alguns já consideram o valor máximo de 80 cm).
Infertilidade: devido às alterações hormonais, essas mulheres passam a ovular menos ou de maneira inadequada e, por isso, podem ter dificuldade em engravidar. Das causas de infertilidade, o fator ovulatório ocupa um lugar de destaque, e 75% dele é devido a esta síndrome. Além disso, essas mulheres têm um alto índice de aborto.
Hirsutismo: é o aparecimento de pelos em locais onde normalmente não deveriam existir na mulher (face, tórax, glúteos, ao redor dos mamilos, região inferior do abdômen e parte superior do dorso).
Acne: 30% das mulheres com SOP têm este sinal, que consiste num processo inflamatório da pele do rosto caracterizado por erupções superficiais causadas pela obstrução dos poros.
Alopécia: é a queda em excesso de cabelos na região do couro cabeludo, levando à rarefação de pelos, comum aos homens e raro nas mulheres.
Seborreia: é a oleosidade da pele e do couro cabeludo.
Acantose nigricans: é o aumento da pigmentação da pele (manchas escuras) em áreas de dobras, como pescoço e axilas.
EXAMES COMPLEMENTARES
Ultrassom: o ideal é ser realizado pela via transvaginal, mas muitas vezes é impossível de ser realizado em adolescentes (virgens). Neste exame, observa-se o volume ovariano (>10cm3), a textura do ovário e a presença de pequenos cistos. A presença de 12 ou mais em cada ovário, medindo 2 a 9 mm no seu maior diâmetro, sugere o diagnóstico.
Resistência à insulina: a insulina é um hormônio responsável por facilitar a entrada da glicose na célula. Em algumas doenças como a SOP, existe um defeito na sua ação, o que leva a um acúmulo de glicose no sangue. Como consequência, podem surgir a diabetes e o aumento da concentração deste hormônio no sangue. A resistência à insulina é um exame muito importante tanto para o diagnóstico como para avaliar as possíveis complicações futuras, que serão descritas mais adiante. Há, porém, algumas dificuldades nesta avaliação, pois até hoje não existe um exame específico para o diagnóstico definitivo. Atualmente, a melhor opção é a dosagem da glicemia e a insulina em jejum, e repetida duas horas após a alimentação ou através do índice de glicemia de jejum/insulina de jejum, que deverá ser menor que 4,5.
Outros exames
Avaliação hormonal
• FSH e LH – a relação LH e FSH é geralmente > 3:1.
• Hidroxiprogesterona (17 OHP) – para descartar a hiperplasia congênita da
glândula suprarrenal, que pode causar um quadro clínico semelhante à SOP.
• T3, T4, T4 livre e TSH – são hormônios ligados à tireóide e que estão
relacionados à síndrome.
• Prolactina – hormônio normalmente aumentado em mulheres que estão
amamentando, mas que, fora desta condição, causa alterações menstruais.
• Androgênios: testosterona, testosterona livre, SHBG e SDHEA, androstenediona
e cortisol.
GENÉTICA E HEREDITARIEDADE
Acredita-se que a SOP tenha caráter hereditário, e muitas publicações científicas têm confirmado esta possibilidade. Foi observado este diagnóstico entre irmãs destas pacientes, e, alguns irmãos, mesmo sendo homens, apresentaram alterações laboratoriais idênticas as de suas irmãs com esta síndrome. Filhas e irmãs de mulheres com SOP têm 50% mais chances de desenvolver este problema.
DIAGNÓSTICO FINAL (CONSENSO DE ROTTERDAN – 2003)
É feito quando houver pelo menos duas das três características abaixo descritas:
A) hiperandrogenismo (aumento do hormônio masculino) refletido por hirsutismo, acne, queda de cabelo (ver sintomas acima) ou exames de laboratório;
B) ciclos menstruais com intervalos irregulares, anovulatórios ou longos (atrasos menstruais);
C) ovários com característica micropolicística.
Portanto, o diagnóstico da SOP poderá ser: A e B, A e C e B e C – isso torna interessante o fato de a mulher com SOP não precisar ter obrigatoriamente os ovários com múltiplos cistos!
Importante: é necessário excluir outras doenças que têm apresentação clínica semelhante, como tumores virilizantes, hiperplasia congênita da supra-renal e a Síndrome de Cushing.
TRATAMENTOS
Entre as consequências mais comuns da síndrome, estão aquelas ligadas à fertilidade. Os tratamentos visam ajudar os casais que têm dificuldade em engravidar, diminuir a complicação da gestação (toxemia gravídica, diabetes gestacional), regularizar as menstruações, combater o excesso de hormônios masculinos, prevenir o câncer do endométrio, diminuir o risco de diabetes tipo II e a doença cardiovascular (síndrome metabólica).
Tratamento medicamentoso
Os tratamentos devem ser escolhidos de acordo com o perfil e a prioridade da paciente. Entretanto, não devem ser deixados de lado os riscos de complicações futuras causadas pela doença. Os cuidados estéticos são importantes e devem ser medicados com drogas específicas, como no caso do hirsutismo (crescimento anormal dos pelos) e acne. O acompanhamento por especialistas em medicina estética pode ser bastante útil.
Tratamento cirúrgico
É recomendado somente em situações excepcionais, nas quais todos os tratamentos clínicos utilizados não alcançaram bons resultados. A intervenção é feita por videolaparoscopia. Nesta intervenção, realizam-se pequenos furos nos ovários (“ovary drilling”) que diminuem o tamanho dos ovários e melhoram o quadro ovulatório. O inconveniente do procedimento é que pode levar à formação de aderências entre os órgãos da pelve feminina (útero, tubas, bexiga e intestino).
ASPECTOS NUTRICIONAIS NA SÍNDROME DOS OVÁRIOS POLICÍSTICOS
A mulher portadora da SOP deve procurar atingir o peso ideal para sua estrutura física, ou seja, com índices de massa corpórea (IMC) entre 18,5 e 24,5 kg/m2. Dessa forma, os sintomas específicos da síndrome serão mais
facilmente controlados, e os efeitos sobre o organismo, minimizados.
Atingir o peso ideal é fundamental para garantir o controle de complicações desta síndrome. O excesso do hormônio androgênio no organismo feminino é conhecido como hiperandrogenismo, está presente em grande parte dos casos e interfere negativamente na perda de peso e na resistência à insulina. A perda de peso em pacientes com hiperandrogenismo pode ser mais lenta, tornando maior o tempo do processo de emagrecimento1.
A resistência à insulina é uma condição orgânica frequentemente presente na síndrome, levando a secreção anormal dos níveis de insulina, e este excesso, a longo prazo, não é bem manejado pelo organismo, tornando as células ainda mais resistentes à sua ação, levando ao aumento dos níveis de glicose sanguínea e, consequentemente, favorecendo a ocorrência de diabetes melitus tipo II.
Quando o peso estiver acima do ideal, recomenda-se a reeducação alimentar associada a algum tipo de atividade física, pois sabe-se que essa combinação é capaz de promover melhora sobre a perda de peso e suas consequências, como a resistência a insulina e as demais manifestações da síndrome.
Modificações dietéticas auxiliam no controle dos níveis de glicose sanguínea, fornecem nutrientes em quantidades ideais e ainda favorecem a perda de peso em indivíduos que apresentarem sobrepeso ou obesidade. Entre estas modificações estão:
• substituição de alimentos industrializados por alimentos frescos;
• redução do consumo de alimentos ricos em gorduras animais;
• acréscimo de gorduras de boa qualidade provenientes de alimentos como óleos vegetais, azeite de oliva, castanhas e amêndoas;
• introdução de cereais integrais, como arroz, macarrão, aveia, trigo e centeio, entre outros;
• consumo moderado de alimentos lácteos com teor reduzido de gorduras, tais como iogurte e leite semi ou desnatados, queijos com baixo teor de gordura, ricota e pastas lácteas lights, como requeijão.
O consumo adequado de carboidratos de boa qualidade, ou seja, integrais, permite a manutenção dos níveis adequados de glicose sanguínea, prevenindo a produção excessiva de insulina.
Os carboidratos recomendados para uma dieta equilibrada são os ricos em fibras e pobres em açúcares de rápida absorção, também conhecidos como carboidratos integrais ou complexos:
| Principais fontes de carboidratos complexos: | |
| Arroz integral Aveia Centeio Cevada |
Macarrão integral Milho Trigo Pão integral |
Em grande parte dos casos, devido à demora para alcançar os resultados esperados, mulheres abandonam o tratamento pela falta de conhecimento ou suporte nutricional adequado para seguir uma dieta eficaz e sustentável a longo prazo.
Diversas pesquisas têm estudado os efeitos de diferentes tipos de dietas e concluiu-se que a correção da ingestão calórica diária e a adequação nutricional entre macro (carboidratos, proteínas e gorduras) e micronutrientes (vitaminas e minerais) apresenta melhores resultados sobre a perda e manutenção do peso do que dietas hipocalóricas e com restrições muito severas.
A despeito da grande quantidade de informação disponível, não há resultados consistentes que comprovem a ação de nutrientes isolados sobre os sintomas da SOP, mas está comprovado que algumas modificações no hábito alimentar podem interferir positivamente na regularização dos níveis de glicose e insulina e, consequentemente, no processo de perda de peso de mulheres que apresentarem sobrepeso ou obesidade.
A qualidade e a quantidade de gordura da dieta também são importantes para administrar o peso e a resistência à insulina. O consumo excessivo de gordura saturada (presente principalmente em alimentos de origem animal) e gordura trans (gorduras vegetais industrializadas) interfere negativamente no controle da glicemia. O consumo superior às recomendações nutricionais atuais (superior a 30% do valor calórico total diário) colabora com o aparecimento de doenças cardiovasculares.
Como a obesidade é o fator que costuma precipitar o aparecimento
dos sintomas da síndrome, a dieta adequada e atividade física regular
são as primeiras medidas necessárias para reverter o quadro ou atenuar
seus efeitos. Em casos de fatores de risco de difícil controle, a intervenção
medicamentosa torna-se obrigatória.
É importante ressaltar que mesmo uma pequena redução no peso
corporal total possui efeitos significativos sobre as manifestações da síndrome. A perda de peso contribui com o retorno da ovulação,
melhorando a capacidade do sistema reprodutor, diminui a resistência à
insulina, reduz os níveis de hormônios androgênicos, corrige o perfil lipdico e ainda pode diminuir o tamanho e a quantidade de cistos ovarianos.
Não é necessário ficar magra no sentido estético, apenas mais saudável.
A conduta dietoterápica nesses casos é a mesma adotada para cada
patologia, sendo necessário um acompanhamento nutricional individualizado
e personalizado, baseado na sintomatologia de cada mulher.
Os objetivos da terapia nutricional na SOP são:
• interromper o processo de ganho excessivo de peso;
• propor dieta adequada para cada caso, com o objetivo de corrigir os possíveis excessos e ou carências nutricionais;
• diminuir a ingestão de açúcares com o intuito de reduzir a resistência a insulina;
• avaliar consumo o de gorduras para corrigir o perfil lipídico;
• avaliar periodicamente a adesão à dieta proposta e os resultados obtidos.
• As principais intervenções dietéticas a serem realizadas na alimentação da mulher portadora de SOP são:
• corrigir a ingestão calórica, que na maioria dos casos está aumentada;
• planejar as refeições da semana e garantir a compra dos alimentos, para que não seja necessário o consumo de itens fora do planejamento;
• estabelecer um padrão alimentar com pequenas refeições com intervalos
de 3 horas entre cada uma;
• diminuir o volume das refeições com o intuito de reduzir a incidência de picos hiperglicêmicos após as refeições;
• aumentar a quantidade de fibra alimentar na dieta – as fibras possuem a
capacidade de aumentar o tempo de digestão prevenindo episódios de fome intensa e ainda favorecem a estabilização dos níveis de glicose sanguínea;
• realizar combinações alimentares que mantenham o nível glicêmico
da refeição adequado, evitando a presença de 2 ou mais carboidratos
ou alimentos com alto índice glicêmico na mesma refeição, como tubérculos
(beterraba, cenoura, batata, mandioca, mandioquinha etc.);
• incluir proteínas magras e de boa qualidade em quantidades suficientes
preparadas com uma quantidade adequada de gorduras de boa qualidade;
• evitar todo e qualquer tipo de doce caseiro ou industrializado;
• suspender o consumo de açúcar refinado, frituras, alimentos embutidos e ultraprocessados;
• substituir, sempre que possível, os carboidratos das refeições pelas versões
integrais: arroz, aveia, gérmen de trigo, farinhas e cereais integrais.
Inúmeros estudos demonstram que a redução de 5% a 10% do peso corpóreo pode restaurar a ovulação e a fertilidade, além de melhorar o perfil lipídico, regularizando os níveis de colesterol, controlando a pressão arterial e a resistência a insulina e diminuindo as queixas de excesso de pelos e acne 9 e 10. Para isto é fundamental a modificação do estilo de vida, iniciando uma dieta para perda e ou controle de ganho de peso, iniciando a prática de exercícios físicos de forma regular e dando continuidade ao acompanhamento médico de forma contínua, para controle e monitoramento dos sintomas característicos da síndrome 1 e 4.
Para uma dieta de perda de peso, é necessária uma minuciosa avaliação nutricional para determinação do peso ideal e cálculo do total de peso a ser eliminado.
| Palavra do IPGO |
O sobrepeso e a obesidade influenciam em todos os aspectos e aumentam a susceptibilidade ao desenvolvimento dos sintomas acentuando a síndrome, ficando claro que a perda de peso e os ajustes alimentares representam o primeiro e mais importante passo no tratamento de pacientes portadoras dessa doença. |
| Alimentos que não devem faltar na dieta da mulher com SOP: | |
Oleaginosas: Avelãs |
Nozes |
Frutas e verduras frescas: Laranja, maçã, banana, melancia, alface, agrião, rúcula, tomate, cebola etc. |
|
Proteínas animais: Aves |
Orgânicos! |
|
O objetivo é reduzir a ingestão de hormônios e antibióticos utilizados na |
|
|
Gorduras: Óleos vegetais (soja, milho, |
Azeite de oliva |
| Modelo de cardápio para perda de peso para mulheres portadoras da Síndrome do Ovário Policístico*: |
Café da manhã Lanche da manhã Almoço Lanche da tarde I Jantar * É importante ressaltar que as quantidades alimentares só poderão ser determinadas após avaliação do estado nutricional da mulher para planejamento de cardápio individualizado e definição dos objetivos da dieta. |



